Le Système Lymphatique ? La Lymphologie ? Un-e spécialiste en Lymphologie ? Le Lymphoedème et autres pathologies du Système Lymphatique ?
Préambule :
« Ce qui va suivre a été écrit volontairement de manière simple, accessible à tous les lecteurs, à toutes les lectrices. Les phrases et paragraphes en ont été également volontairement présentés de manière aérée. »
Le Système Lymphatique ?
Morphologiquement, celui-ci se caractérise par deux éléments constitutifs, les vaisseaux lymphatiques et les nœuds (ou « ganglions ») lymphatiques.
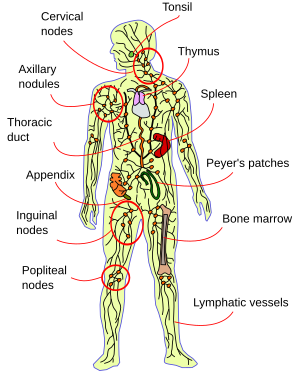 Les vaisseaux lymphatiques prennent naissance dans tous les organes-tissus du corps humain (les lymphatiques « initiaux »). Après ces 1ères structures qui, « perméables », peuvent s’ouvrir sur les espaces inter-cellulaires, les vaisseaux « collecteurs » présentent a) des valves (qui empêchent la lymphe de refluer : le « lymphangion » est l’unité contractile entre 2 valves), b) une paroi (devenue « imperméable »), c) des « muscles » (dont les contractions propulsent la « lymphe » qui finit par revenir dans le sang) et d) une innervation. Il existe au niveau des membres un réseau superficiel (entre la peau et les muscles) et un profond (entre muscles). Ces deux réseaux présentent des connections et suivent globalement le trajet des artères et veines. Sous toute l’étendue de la peau existe aussi un réseau de vaisseaux lymphatiques qui ne présente pas de valvules, le réseau de collatéralisation dermique superficielle.
Les vaisseaux lymphatiques prennent naissance dans tous les organes-tissus du corps humain (les lymphatiques « initiaux »). Après ces 1ères structures qui, « perméables », peuvent s’ouvrir sur les espaces inter-cellulaires, les vaisseaux « collecteurs » présentent a) des valves (qui empêchent la lymphe de refluer : le « lymphangion » est l’unité contractile entre 2 valves), b) une paroi (devenue « imperméable »), c) des « muscles » (dont les contractions propulsent la « lymphe » qui finit par revenir dans le sang) et d) une innervation. Il existe au niveau des membres un réseau superficiel (entre la peau et les muscles) et un profond (entre muscles). Ces deux réseaux présentent des connections et suivent globalement le trajet des artères et veines. Sous toute l’étendue de la peau existe aussi un réseau de vaisseaux lymphatiques qui ne présente pas de valvules, le réseau de collatéralisation dermique superficielle.
Les noeuds lymphatiques ont, chacun, leur vascularisation artérielle et veineuse. Ils sont interposés sur les trajets vasculaires lymphatiques.
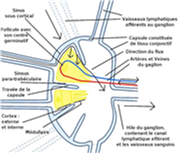 Les vaisseaux et ganglions lymphatiques ne sont pas des structures rigides. Le « diamètre » des vaisseaux va de quelques dixièmes de milli-mètre à –maximum- quelques milli-mètres. Ils peuvent être très facilement comprimés et la progression de la lymphe y être alors stoppée. Les ganglions lymphatiques ne sont considérés normaux qu’en dessous d’un diamètre de 1 centimètre. La souplesse de leur paroi leur permet de se dilater mais une pression qui est alors exercée sur ces vaisseaux ou ganglions peut alors les « vid-ang-er ».
Les vaisseaux et ganglions lymphatiques ne sont pas des structures rigides. Le « diamètre » des vaisseaux va de quelques dixièmes de milli-mètre à –maximum- quelques milli-mètres. Ils peuvent être très facilement comprimés et la progression de la lymphe y être alors stoppée. Les ganglions lymphatiques ne sont considérés normaux qu’en dessous d’un diamètre de 1 centimètre. La souplesse de leur paroi leur permet de se dilater mais une pression qui est alors exercée sur ces vaisseaux ou ganglions peut alors les « vid-ang-er ».
Fonctionnellement, le système lymphatique assure l’homéostasie des tissus, en draine vers les nœuds-ganglions lymphatiques les liquides interstitiels, les déchets métaboliques et cellulaires, diverses substances originaires spécifiques à chaque organe, des éléments protéiques et cellulaires,… qui peuvent s’y accumuler. La lymphe est concentrée dans les ganglions lymphatiques, dans les « lympho-nœuds ».
Les ganglions (comme la rate, la moelle osseuse,…) contiennent énormément de Lymphocytes qui interviennent dans les défenses immunitaires en cas d’infection, de cancer,…
La « lymphe » ? et la « chyle » ?
La lymphe est le « liquide » qui circule dans les vaisseaux lymphatiques.
La composition de la lymphe est différente de celle du sang (le « plasma »). Elle contient notamment nettement moins de la principale protéine sanguine, l’albumine. Elle ne contient comme éléments cellulaires normaux que des « globules blancs », des cellules de la lignée sanguine « blanche », des lymphocytes et des polynucléaires. On n’y trouve pas de plaquettes ni de globules rouges.
Elle contient toutefois des protéines qui peuvent mener à la formation de « caillots » fibrineux et à la thrombose-oblitération des vaisseaux lymphatiques.
La lymphe ne peut être dite ressembler aux liquides situés dans les espaces entre les cellules d’un organe dont elle est originaire que sur partie de son trajet dans les vaisseaux lymphatiques. Elle est plus concentrée quand elle sort des « ganglions » lymphatiques qui ont une fonction de « pompe » des liquides et où certaines protéines sont captées, phagocytées par certaines cellules ganglionnaires. La lymphe originaire d’un tissu donné voit sa composition modifiée au cours de son trajet.
La lymphe originaire du tube digestif est appelée « chyle » quand elle est chargée en graisses.
Les pathologies du Système Lymphatique
Les pathologies du système lymphatique peuvent toucher les vaisseaux lymphatiques et/ou les nœuds-ganglions lymphatiques. Ces pathologies peuvent être primaires ou secondaires, bénignes ou malignes (cancéreuses).
Cancers et Système Lymphatique
Les pathologies malignes primaires touchant les vaisseaux lymphatiques, les lymphangio-sarcomes, sont très rares mais très agressives. Plus fréquentes par contre sont les pathologies malignes primaires touchant les ganglions lymphatiques, les lymphomes. Ces pathologies, une fois diagnostiquées, relèvent de la compétence des hémato-onco-logues..
Les atteintes secondaires du système lymphatique sont très fréquemment observées dans tous les cancers et sous forme de présence de cellules cancéreuses ayant migré et se développant dans les ganglions lymphatiques (plus rarement dans les vaisseaux lymphatiques). Ces métastases justifient la résection chirurgicale des ganglions recevant la lymphe de ces cancers (et/ou leur traitement par rayons, par la radiothérapie).
Certaines situations pathologiques –rares- se caractérisent par un développement anormal des vaisseaux lymphatiques avec des cavités pleines de lymphe, les lymphangiomes. Ces lésions peuvent être importantes et entraîner différentes complications.
Les pathologies primaires bénignes du Système Lymphatique
Les pathologies primaires bénignes du système lymphatique peuvent :
- être présentes à la naissance (« congénitales », diagnostiquées en général avant l’âge de 1 ans), apparaître à la puberté (le plus souvent) ou avant l’âge de 35 ans (elles sont alors dites « précoces ») : après 35 ans, elles sont dites « tardives »,
- être présentes à la naissance (« congénitales », diagnostiquées en général avant l’âge de 1 ans), apparaître à la puberté (le plus souvent) ou avant l’âge de 35 ans (elles sont alors dites « précoces ») : après 35 ans, elles sont dites « tardives »,
- être associées à des anomalies touchant d’autres organes : dites « syndromiques » elles représentent +/- 5% des pathologies lymphatiques primaires,
- être liées à une ou des anomalies génétiques, souvent dans un contexte familial suivant le caractère « dominant » ou « récessif » de l’anomalie : ces formes où une anomalie génétique est identifiée représentent de 10 à 15% de ces pathologies (de plus en plus de gènes sont identifiés)
- être dites « sporadiques » quand elles surviennent sans cause identifiée dans des familles sans problèmes
- ne toucher-atteindre (être présente) qu’au niveau d’une partie limitée du système lymphatique du corps humain
Elles peuvent toucher les vaisseaux lymphatiques (on parlera alors de lymphangio-dysplasie ou de lymphangio-aplasie) ou les ganglions lymphatiques (on parlera alors de lymphadéno-dysplasie ou de lymphadéno-aplasie). L’aplasie correspond à un non développement de certaines structures et la dysplasie plutôt à un dysfonctionnement. Certaines situations vasculaires lymphatiques sont dites « hyperplasiques » mais nous semblent actuellement plus 2aires que primaires.
L’on peut avoir des formes « mixtes » avec atteintes des vaisseaux et des ganglions.
Parfois, l’anomalie se trouve au niveau des lymphatiques initiaux ou des valves.
Dans notre expérience, +/- un tiers des oedèmes lymphatiques ne montrent pas d’anomalies morphologiques des vaisseaux et/ou des ganglions lymphatiques et les seules anomalies sont fonctionnelles, des vaisseaux et/ou ganglions qui fonctionnent mal et insuffisamment.
Les pathologies secondaires bénignes du Système Lymphatique
Les vaisseaux lymphatiques peuvent :
- être « enflammés » suite à une infection d’un tissu ou d’un organe (on parlera de « lymphangite »),
- se thromboser et/ou se fibroser (au niveau des membres supérieurs, on parle alors de « corde » lymphatique : en anglais « axillary web syndrom ») : cette thrombose ou fibrose peut suivre après une inflammation, une infection, une radiothérapie,…
- se « dilater » localement en cas d’obstacle sur le retour lymphatique (on parlera de « lymphangiectasie »),
- être le lieu de reflux de lymphe : ces reflux surviennent en cas d’obstacle sur le retour lymphatique quand la quantité de lymphe et la « pression » dans un vaisseau ou un ganglion augmentent au point que les valves ne fonctionnent plus et/ou que la lymphe reflue dans des vaisseaux où la pression est moindre. Ces reflux peuvent atteindre la peau et le réseau de collatéralisation dermique superficielle (le « dermal backflow » des anglais). Ces vaisseaux deviennent alors des « collatérales » et représentent des voies de « délestage » (sur lesquelles on peut voir des ganglions intercalés) qui rejoignent les territoires où la lymphe peut se drainer normalement.
- être le lieu de reflux de chyle : les reflux chyleux sont rares et surtout observés en cas d’obstacle sur le grand vaisseau lymphatique qui traverse le thorax, le « canal thoracique ».
- donner lieu à des fuites lymphatiques et des accumulations de lymphe dans les tissus (on parlera de « lymphocèle » quand ces accumulations sont bien délimitées et parfois avec une « paroi » qui se forme),
- fuir de manière apparente (« la lymphe coule » et on parlera de « lymphorrhée » ou de « lymphorragie »),
- être « coupés » ou « rompus » lors d’une intervention chirurgicale, d’une fracture, d’un traumatisme, d’un étirement brutal,…
Les ganglions lymphatiques peuvent :
- être « enflammés » suite à une infection d’un tissu ou d’un organe (on parlera de « lymphadénite »),
- être simplement augmentés de taille (on parlera de « lymphadénomégalie »),
- être le lieu d’une fibrose (suite à une inflammation ou à la résorption d’une masse tumorale, suite à une radiothérapie,…, parfois comme conséquence d’une longue exposition aux protéines lymphatiques),
- être le lieu de l’ouverture de communication directe entre leur contenu et leur veine (on parlera de « shunt » lymphatico-veineux : ces « shunts » ne peuvent être mis en évidence que par lymphographie ou lymphoscintigraphie),
- être réséqués dans le cadre de traitement de cancer : la résection de ganglions à visée diagnostique ne doit être considérée qu’en cas de cancer prouvé ou très fortement suspecté ! Autrement, nous considérons actuellement qu’il y a erreur médicale…,
- être le siège de modifications telles qu’un seul ganglion peut assurer toute l’homéostasie d’un membre et la résection de ce ganglion entraîner un lymphoedème majeur.
Toutes ces pathologies, toutes ces situations, peuvent s’accompagner d’un œdème localisé ou étendu, d’un « lymphoedème » (par exemple, le « gros bras » après exérèse des ganglions axillaires pour cancer du sein).
Les pathologies secondaires bénignes du Système Lymphatique
Les vaisseaux lymphatiques peuvent :
- être « enflammés » suite à une infection d’un tissu ou d’un organe (on parlera de « lymphangite »),
- se thromboser et/ou se fibroser (au niveau des membres supérieurs, on parle alors de « corde » lymphatique : en anglais « axillary web syndrom ») : cette thrombose ou fibrose peut suivre après une inflammation, une infection, une radiothérapie,…
- se « dilater » localement en cas d’obstacle sur le retour lymphatique (on parlera de « lymphangiectasie »),
- être le lieu de reflux de lymphe : ces reflux surviennent en cas d’obstacle sur le retour lymphatique quand la quantité de lymphe et la « pression » dans un vaisseau ou un ganglion augmentent au point que les valves ne fonctionnent plus et/ou que la lymphe reflue dans des vaisseaux où la pression est moindre. Ces reflux peuvent atteindre la peau et le réseau de collatéralisation dermique superficielle (le « dermal backflow » des anglais). Ces vaisseaux deviennent alors des « collatérales » et représentent des voies de « délestage » (sur lesquelles on peut voir des ganglions intercalés) qui rejoignent les territoires où la lymphe peut se drainer normalement.
- être le lieu de reflux de chyle : les reflux chyleux sont rares et surtout observés en cas d’obstacle sur le grand vaisseau lymphatique qui traverse le thorax, le « canal thoracique ».
- donner lieu à des fuites lymphatiques et des accumulations de lymphe dans les tissus (on parlera de « lymphocèle » quand ces accumulations sont bien délimitées et parfois avec une « paroi » qui se forme),
- fuir de manière apparente (« la lymphe coule » et on parlera de « lymphorrhée » ou de « lymphorragie »),
- être « coupés » ou « rompus » lors d’une intervention chirurgicale, d’une fracture, d’un traumatisme, d’un étirement brutal,…
Les ganglions lymphatiques peuvent :
- être « enflammés » suite à une infection d’un tissu ou d’un organe (on parlera de « lymphadénite »),
- être simplement augmentés de taille (on parlera de « lymphadénomégalie »),
- être le lieu d’une fibrose (suite à une inflammation ou à la résorption d’une masse tumorale, suite à une radiothérapie,…, parfois comme conséquence d’une longue exposition aux protéines lymphatiques),
- être le lieu de l’ouverture de communication directe entre leur contenu et leur veine (on parlera de « shunt » lymphatico-veineux : ces « shunts » ne peuvent être mis en évidence que par lymphographie ou lymphoscintigraphie),
- être réséqués dans le cadre de traitement de cancer : la résection de ganglions à visée diagnostique ne doit être considérée qu’en cas de cancer prouvé ou très fortement suspecté ! Autrement, nous considérons actuellement qu’il y a erreur médicale…,
- être le siège de modifications telles qu’un seul ganglion peut assurer toute l’homéostasie d’un membre et la résection de ce ganglion entraîner un lymphoedème majeur.
Toutes ces pathologies, toutes ces situations, peuvent s’accompagner d’un œdème localisé ou étendu, d’un « lymphoedème » (par exemple, le « gros bras » après exérèse des ganglions axillaires pour cancer du sein).
Pour une définition stricte du lymphoedème… ou pour l’abandon du terme ?
Stricto sensu, un lymphoedème est un « œdème » d’origine lymphatique.
Quatrième remarque : à propos de l’œdème…
Un œdème est un symptôme clinique, une accumulation de liquide dans un tissu, plus précisément dans les espaces interstitiels tissulaires, les espaces entre les cellules tissulaires (dans le cerveau, nous aurons un œdème cérébral : dans les poumons, un œdème pulmonaire,…).
Cette accumulation tissulaire de liquide peut résulter :
- d’une rétention liquidienne anormale dans tout le corps,
- d’un apport ou d’une pénétration anormale des liquides dans les tissus (à partir du réseau capillaire artériel),
- d’une sortie insuffisante de ces liquides hors de ces tissus (vers le réseau veineux) ou
- d’une incapacité du système lymphatique à éliminer ces liquides tissulaires en excès.
Un œdème peut donc avoir de multiples causes autres que lymphatiques, être dû à une infection-inflammation, une insuffisance cardiaque, rénale, hépatique, du retour veineux,…
Ces pathologies causes de l’œdème peuvent être isolées ou combinées.
Attention !
Certains disent que tout œdème est (d’origine) lymphatique. Cela ne peut être (accepté et) que compris non pas comme la conséquence systématique et définitive d’une pathologie lymphatique présente mais comme le résultat (éventuellement transitoire) d’une insuffisance du système lymphatique (par ailleurs normal-sain) à faire face à une surcharge liquidienne tissulaire liée à une autre pathologie.
Cinquième remarque : un « lymphoedème » n’est pas qu’un « œdème », n’est pas que de l’eau…
Il est important de bien réaliser que la situation clinique rapportée sous le terme « lymphoedème » n’est pas qu’une accumulation de liquides dans les tissus.
Si l’œdème, l’accumulation liquidienne, prédomine « diffuse » au début, cette situation clinique, le « mot » finit par recouvrir, par représenter au cours de son évolution toutes les autres modifications tissulaires induites par l’insuffisance lymphatique :
- si les espaces liquidiens augmentent, il peut y avoir formation de « vésicules » apparentes au niveau de la peau (et d’écoulements de liquide jaunâtre si elles se rompent, soit des lymphorrées) ou d’espaces liquidiens dans les tissus sous cutanés (qui peuvent être apparents sur certains examens, notamment radiologiques « CT » sous forme-aspect de « nid d’abeille », ou en anglais, le « honey comb pattern »),
- l’accumulation des protéines dans les espaces inter-cellulaires du-des tissu-s induit une inflammation qui entraîne une fibrose tissulaire,
- les cellules adipeuses s’hypertrophient et représentent dans les stades avancés des insuffisances lymphatiques la grande masse des tissus « oedématiés », « lymph-oedémateux »,
- la peau s’épaissit, devient irrégulière,
- à la fin, un lymphoedème peut prendre un aspect « éléphantiasique » (de « patte d’éléphant »).
Le terme « lymphoedème » est donc certes d’usage courant mais nous semble inadéquat car incomplet, réducteur, imprécis et, surtout, porteur de confusion. ll vaut mieux parler de Pathologie (ou « Maladie »-Modifications) Tissulaire(s) Consécutive(-s) à une Insuffisance Lymphatique (soit en abrégé, PTCIL ou MTCIL) ou en anglais de Tissular Changes-Pathologies-Diseases Related to one Lymphatic Insufficiency (soit en abrégé, TCRLI ou TPRLI ou TDRLI).
Cinquième remarque : un « lymphoedème » n’est pas qu’un « œdème », n’est pas que de l’eau…
Il est important de bien réaliser que la situation clinique rapportée sous le terme « lymphoedème » n’est pas qu’une accumulation de liquides dans les tissus.
Si l’œdème, l’accumulation liquidienne, prédomine « diffuse » au début, cette situation clinique, le « mot » finit par recouvrir, par représenter au cours de son évolution toutes les autres modifications tissulaires induites par l’insuffisance lymphatique :
- si les espaces liquidiens augmentent, il peut y avoir formation de « vésicules » apparentes au niveau de la peau (et d’écoulements de liquide jaunâtre si elles se rompent, soit des lymphorrées) ou d’espaces liquidiens dans les tissus sous cutanés (qui peuvent être apparents sur certains examens, notamment radiologiques « CT » sous forme-aspect de « nid d’abeille », ou en anglais, le « honey comb pattern »),
- l’accumulation des protéines dans les espaces inter-cellulaires du-des tissu-s induit une inflammation qui entraîne une fibrose tissulaire,
- les cellules adipeuses s’hypertrophient et représentent dans les stades avancés des insuffisances lymphatiques la grande masse des tissus « oedématiés », « lymph-oedémateux »,
- la peau s’épaissit, devient irrégulière,
- à la fin, un lymphoedème peut prendre un aspect « éléphantiasique » (de « patte d’éléphant »).
Le terme « lymphoedème » est donc certes d’usage courant mais nous semble inadéquat car incomplet, réducteur, imprécis et, surtout, porteur de confusion. ll vaut mieux parler de Pathologie (ou « Maladie »-Modifications) Tissulaire(s) Consécutive(-s) à une Insuffisance Lymphatique (soit en abrégé, PTCIL ou MTCIL) ou en anglais de Tissular Changes-Pathologies-Diseases Related to one Lymphatic Insufficiency (soit en abrégé, TCRLI ou TPRLI ou TDRLI).
Pour une définition de la Lymphologie ? de la spécialité en Lymphologie ? des spécialistes (ou se revendiquant comme tels) en Lymphologie ?
Prémière remarque : remise en contexte…
La lymphologie peut être considérée comme une « jeune » spécialité.
Les premières études du système lymphatique datent certes du 16ème-18ème siècles mais leurs auteurs étaient majoritairement, si non quasi uniquement, des chirurgiens qui étudiaient l’anatomie du système lymphatique.
Courant du siècle dernier, le système lymphatique n’a aussi et longtemps considéré que par les chirurgiens et comme un appendice à leurs organes d’intérêt quand ceux-ci étaient cancéreux (les curages ganglionnaires).
Les médecins en fait connaissent mal ou très mal le système lymphatique, encore actuellement.
Première tentative de définition : de la Lymphologie…
Les différentes spécialités médicales se définissent par l’organe ou les ensembles d’organes relevant de la même fonction dans le corps humain, par les pathologies considérées, par un domaine moins matériel du vivant ou par un groupe humain particulier, soit respectivement :
- le sang et ses constituants (incluant les ganglions, la moelle osseuse et autres structures « abritant » les cellules sanguines) pour l’hématologie
- le cœur pour la cardiologie,
- les reins pour la néphrologie,
- les poumons pour la pneumologie,
- les glandes endocrines pour l’endocrinologie,
- les vaisseaux pour l’angéologie,
- les veines pour la phlébologie,
- le système nerveux pour la neurologie,
- la peau pour la dermatologie,
- les cancers pour l’oncologie,
- le diabète pour la diabétologie,
- les maladies infectieuses pour l’infectiologie,
- le mental pour la psychiatrie et la psychologie,
- les enfants pour la pédiatrie,
- les personnes âgées pour la gériatrie…
La Lymphologie est donc la spécialité de la médecine qui s’intéresse au système lymphatique et à ses pathologies.
Deuxième remarque : Lymphologie et oncologie… une lymphologie multi-disciplinaire
L’importante composante lymphoide-lymphocytaire au niveau des nœuds lymphatiques pose un premier problème quant à la définition du champ d’application des activités d’un-e spécialiste en Lymphologie.
Si un-e lymphologue peut être confronté-e aux pathologies cancéreuses ganglionnaires primaires que sont les lymphomes ou leucémies (qui devront être connues et pouvoir être reconnues), ces pathologies nous semblent surtout relever d’une prise en charge spécifique par les spécialistes en hématologie.
L’implication, l’intrication morphologique du système lymphatique dans tous les organes du corps humain amène aussi à considérer sa place dans toutes les pathologies de ceux-ci.
Un Lymphologue doit donc être un médecin aux connaissances générales.
Un-e Lymphologue doit être comme tout médecin un-e clinicien-ne, attentif-ve aux symptômes et à l’écoute de la personne devant lui-elle.
Un Lymphologue se définit par ses connaissances particulières.
Il-elle doit bien connaître :
- l’anatomie du système lymphatique, ses relations avec les autres organes du corps humains,
- la structure des vaisseaux et ganglions lymphatiques,
- leurs fonctionnements dans des conditions normales et pathologiques (leur physiologie et leur patho-physiologie),
- leurs développements et leurs capacités à se régénérer,
- les techniques qui permettent de l’étudier, de poser un diagnostic, d’orienter le-s traitement-s,
- ses maladies et leurs traitements,
- les traitements des différentes pathologies dans lesquels il est impliqué,
- les conséquences de ces maladies sur l’être humain globalement considéré.
Troisième remarque : Lymphologie et « lymphoedématologie »…
La situation s’est compliquée ces dernières décennies avec l’intervention d’acteurs des soins de santé à l’activité axée sur la prise en charge, soit physique (les physiothérapeutes), soit chirurgicale, des lymphoedèmes ou oedèmes d’origine lymphatique.
Ces prises en charge « intéressées » (avec leurs « dérives »), avec des formations et des pratiques au contenu parfois peu scientifique, ont qq peu discrédité le terme de Lymphologue dont se targuaient ses tenants.
En pratique, certain-e-s sont plus des « lymph-oedémat-ologues » que des Lymphologues.
